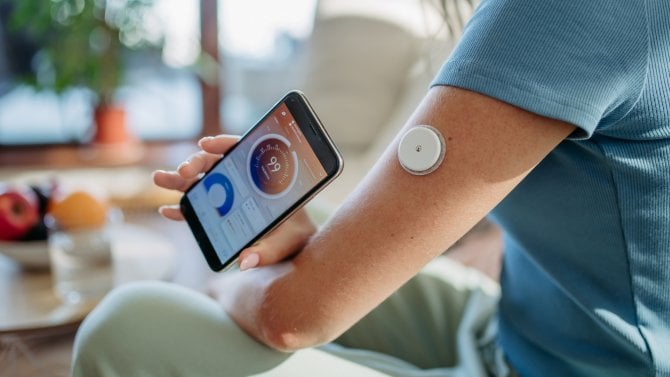
Od roku 2019 zdravotní pojišťovny platí moderní senzory pacientům s diabetem 1. typu, zejména těm s inzulínovými pumpami. Od ledna 2026 k nim přibudou také vybraní diabetici s 2. typem tohoto onemocnění, někteří lidé po transplantacích, těhotné a děti, které je zatím ještě hrazené nemají.
Co se dozvíte v článku
Novinku oznámila Česká diabetologická společnost s tím, že o změnu usiluje už léta a že jde o zásadní posun v léčbě.
Čtyři injekce denně
Nová úhrada bude pro pacienty s diabetem, kteří si aplikují několik injekcí inzulínu denně. Většinou tři až čtyři,
říká Jan Šoupal ze III. interní kliniky Všeobecné fakultní nemocnice (VFN) v Praze.
Glukometr versus senzor
- Glukometr ukáže hladinu cukru v krvi jen tehdy, když se pacient píchne do prstu. Tedy několikrát denně. Co se děje s cukrem v krvi mezi tímto měřením, pacienti ani jeho lékaři neví.
- Senzor měří hladinu glukózy nepřetržitě celý den a celou noc s pomocí tenké jehličky zavedené do podkoží. Hodnoty posílá do aplikace, takže jej pacient vidí v reálném čase na svém mobilu a online je může sdílet s lékařem.
Lidé budou muset splnit ještě několik dalších podmínek. Mimo jiné i tu, že se u nich nemoc nedaří zvládat jen s pomocí měření glukometrem. Trefit dávku inzulinu u nich není jednoduché. Stačí chyba a může nastat velký zdravotní problém,
dodává lékař.
Půjde jen o malou část nemocných s diabetem druhého typu, odhadem o 10 až 20 tisíc těchto pacientů s nemocí, kterou trpí zhruba milion lidí. Výdaje ze zdravotního pojištění se tím mohou zvýšit o 300 až 600 milionů korun ročně. Benefitem pro ně i systém zdravotní péče bude to, že senzor umožní kompenzaci cukrovky u těch, kde je složitá. Tím se sníží rizika celé řady komplikací včetně slepoty, kómatu nebo amputace nohou.
Změna umožní získat senzor také těhotným ženám s těhotenskou cukrovkou neboli gestačním diabetem. V tomto případě bude mít nárok na úhradu pacientka, která je jakkoliv farmakologicky léčena,
dodává Jan Šoupal. Podmínkou úhrady tedy nebude aplikace inzulínu, ale to, že těhotná musí kvůli cukrovce brát léky. Těm, jimž stačí k zvládnutí těhotenské cukrovky jen dieta, senzory pojišťovny neproplatí.
Senzory budou mít nově hrazené také pacienti, kteří mají cukrovku, protože přišli o slinivku. Třeba kvůli nádoru. Nebo pacienti po transplantaci slinivky, kteří i po zákroku potřebují inzulín. Na hrazený senzor budou mít nárok také lidé, kteří v důsledku cukrovky podstoupili transplantaci slinivky v kombinaci s ledvinou a kteří neužívají inzulín.
Nová pravidla se dotknou i některých dětí, byť těch nebude mnoho, protože většina z pěti tisíc tuzemských dětských a dospívajících pacientům má cukrovku 1. typu, tudíž hrazené senzory už má. Nově je pojišťovny zaplatí dětem, které je zatím hrazené neměly. A je jedno, jakým typem cukrovky onemocněly, co je její příčinou a jak jsou léčené – zda léky nebo inzulínem. Co se týká dětského věku, nastal definitivní soumrak glukometrů,
shrnuje situaci Jan Šoupal.
Jak to bude v ordinacích
V předepisování senzorů na pojišťovnu od roku 2026 lékařů téměř nic nebrání. U řady pacientů již mají podklady, které jsou dostatečné. Třeba ambulancí Jana Šoupala ve VFN prochází stovky pacientů, 50 z nich by mohlo mít nově úhradu už v lednu.
Ne všichni, kteří na hrazené senzory budou mít nově nárok, je začnou používat od ledna. Proces zbrzdí to, že část diabetologů zatím nemá hotový speciální kurz České diabetologické společnosti. Předepisovat senzory na pojišťovny přitom bez něj nesmí. Ke konci prvního čtvrtletní by měla být proškolena většina, tedy 90 procent lékařů.
Senzory zlevňují
Někteří pacienti, kterým senzory nehradí pojišťovna, si je kupují sami. Ty levnější vyjdou měsíčně zhruba na 3 500 korun. Ceny se liší dle toho, jaký typ zvolí.
Vyjednávání o posunu úhrad s pojišťovnami a ministerstvem trvalo podle lékařů několik let.Samozřejmě z toho máme radost, ale ta jednání byla náročná,
říká předseda České diabetologické společnosti Martin Prázný. Prolomil jej nakonec i tlak ze strany pacientů. Zesílil poté, co se objevily informace, že pojišťovny by mohly snížit roční sumu úhrady u diabetiků 1. typu.
Pojišťovny nejspíš jednou budou hradit senzory na měření hladiny glukózy i ostatním diabetikům, léčbu totiž posunují tak výrazně, že u těch pacientů, kteří ji mají, si ji dnes lékaři, ani nemocní sami bez nich neumí představit. Je výhodný zejména tím, že pacient vidí okamžitě každou nepravost,
vysvětluje Prázný, který vede ve VFN Obezitologické a diabetologické centrum. Navíc se dokáží spárovat s inzulinovými pumpami tak, že zásahy samotného pacienta do dávkování hormonu bývají již minimální.
Brzdou jsou ovšem peníze. Už dnes jen VZP, která má 60 procent všech tuzemských pojištěnců, za senzory vydává více než miliardu a půl ročně. Tato částka stále roste, tempo růstu ale nejspíš nebude kopírovat nárůst počtu pacientů s úhradami. Senzory totiž zlevňují.
Mimo jiné proto, že některým již vypršela patentová ochrana. Na paty renomovaným farmaceutickým firmám proto začínají šlapat konkurenti z Asie. U nich je ale třeba uhlídat kvalitu, protože podle Jana Šoupala se už v Itálii stalo, že pojišťovny hradily levné výrobky z Číny, u nichž se ovšem ukázalo, že glukózu vlastně neměří.
Konzultace do Singapuru
Senzor je zdravotnický prostředek o průměru větší mince, který diabetik nosí především na zadní straně paže. Uprostřed něj je velmi tenký drátek – jediná jeho část zavedená v podkoží. Na jeho povrchu probíhá reakce, díky které dokáže přístroj měřit kontinuálně hodnoty glukózy. Nikoliv z krve, ale mezibuněčné tekutiny.
Vysílá informace do aplikace v mobilu, případně do inzulínové pumpy. Pacient proto vidí hodnu glukózy v reálném čase a po celý den, aniž by se musel opakovaně píchat do prstu – senzor se mění jednou za několik dnů až dva týdny. Data navíc může online sdílet s lékařem či kýmkoliv jiným a rodiče mohou mít přehled o hodnotách glykémie svého dítěte.
Pokud data sdílí s diabetologem, který může s pacientem jeho stav probrat, ať už se fyzicky nachází kdekoliv. Dnes máme mnohem detailnější přehled o hodnotách glykémie a konzultaci můžeme poskytovat třeba do Singapuru. Takové pacienty už jsem také měl,
popisuje Martin Prázný.
Kolik stojí diabetes
Diabetem v Česku trpí zhruba deset procent populace. Podle Ústavu zdravotnických informací a statistiky bylo v ČR v roce 2023 1,1 milionu diabetiků, antidiabetickou léčbu mělo nasazenu téměř 900 tisíc z nich. Většina, asi 90 procent, z nich má cukrovku 2. typu.
Pacientů přitom rok od roku přibývá a s nimi rostou i zdravotnické a sociální náklady. Jen u VZP to bylo mezi roky 2019 až 2023 o 66 procent. Sociální příspěvky (například invalidní důchody, příspěvky na péči, nemocenská) stouply o 34 procent. V roce 2021 stála léčba cukrovky 53 miliard korun. Dvě třetiny této částky připadly na léčbu komplikací spojených s diabetem.