To, že pacienti nechodí moc na prevenci nebo opomíjejí některé zdravotní problémy a k lékaři jdou, až když jim je opravdu zle, slýcháme z úst lékařů často. Už méně ale jde slyšet, že někdy je sám pacient ukázkový, přesto se k léčbě nedostane včas. Nebo skončí ve slepé uličce.
Co se dozvíte v článku
Problém to je zejména v případě, když jde o rakovinu. V ní totiž často záleží na čase. Některé nádory rostou velmi rychle a u všech platí, že je rozdíl, zda je lékaři začnou léčit na počátku nebo ve fázi, kdy nemocné buňky zasáhly další orgány. Tehdy už je pravděpodobnost vyléčení nižší.
Čas je tedy více než kde jinde v onkologii klíčový. Jenže ne vždy ho pacient v systému české zdravotní péče dostane. O chybách hovořili odborníci v debatě nazvané Kam kráčíš, česká onkologie?, pořádané před prázdninami Asociací inovativního farmaceutického průmyslu a odborným časopisem Medical Tribune.
Místo týdnů měsíce
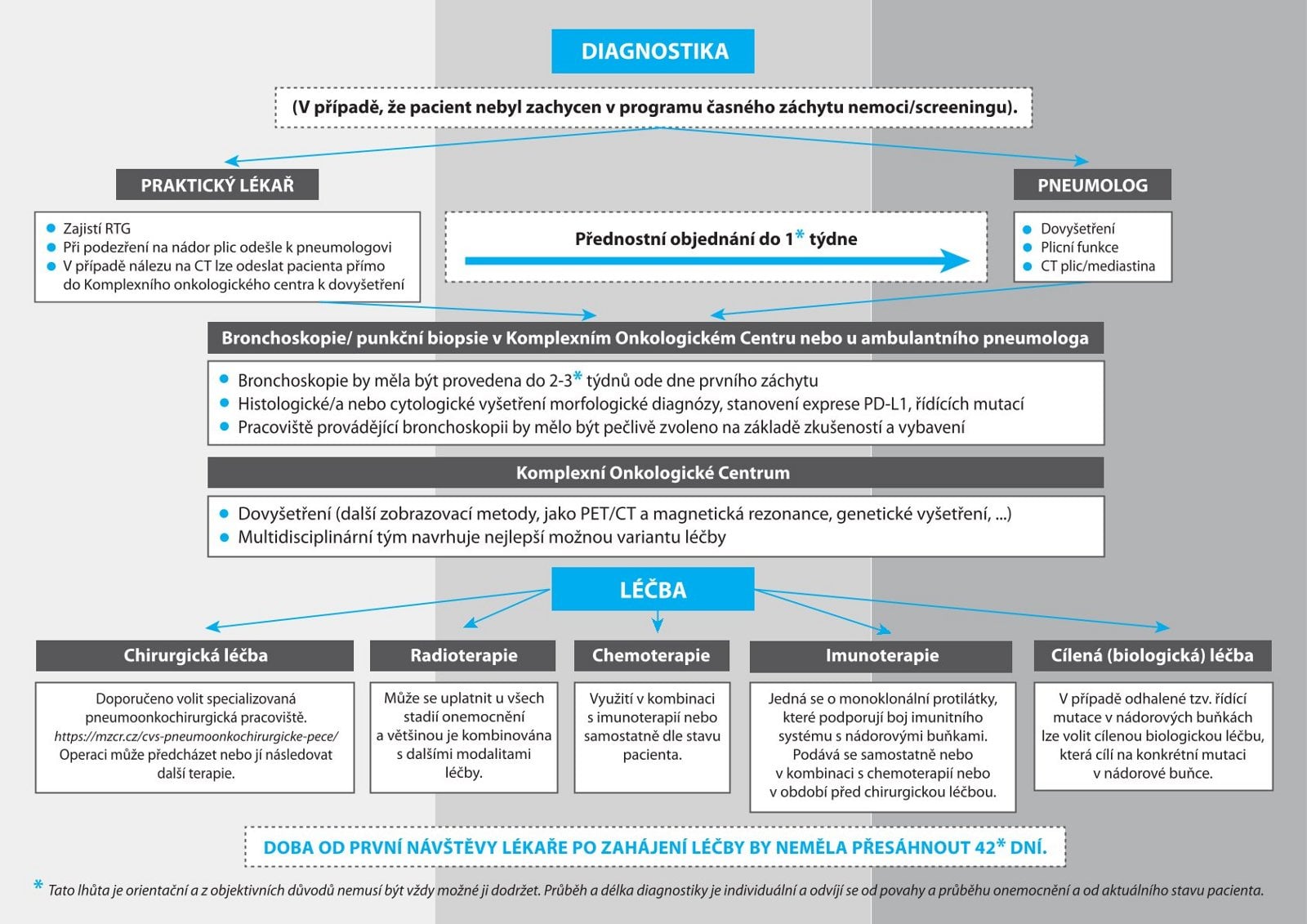
Příklad, jak může vypadat cesta hypotetického pacienta, jenž nic nezanedbá, systémem zdravotní péče, popsal matematik a statistik Marian Rybář, jenž pracuje na Odboru zdravotní péče Ministerstva zdravotnictví a podílí se na tvorbě koncepcí strategií státu. Nyní např. strategii onkologické péče.
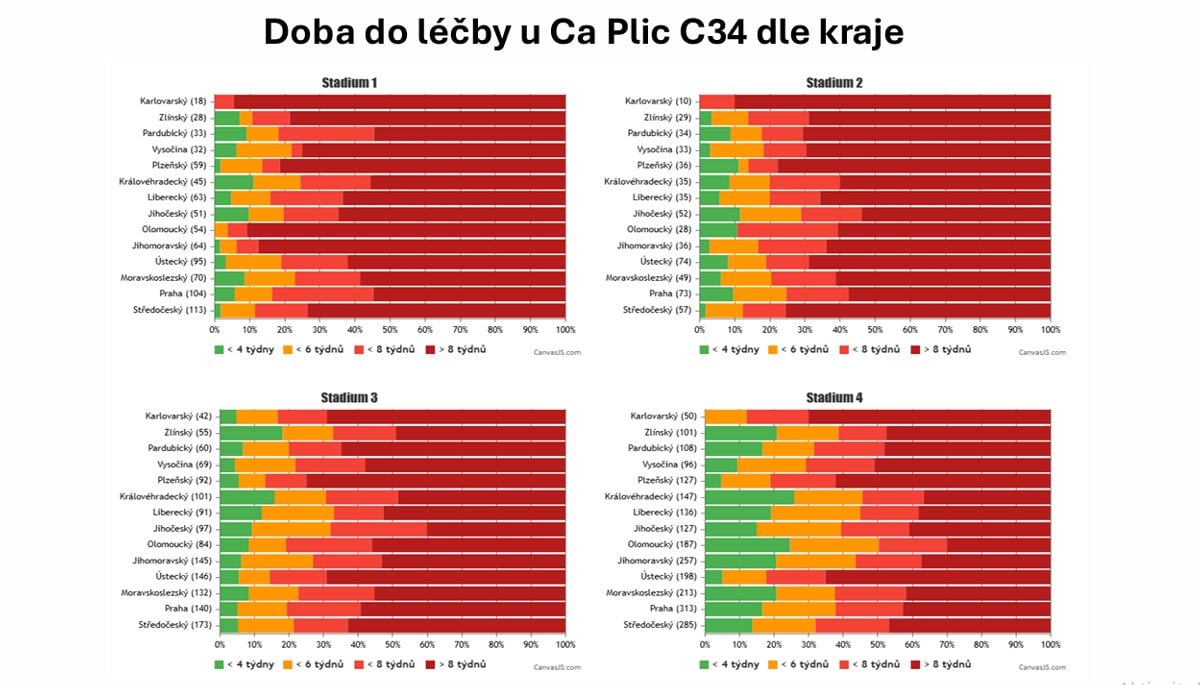
Data i zkušenosti ukazují, že i když člověk dorazí k lékaři včas, ne vždy je pro něj cesta k léčbě otevřená. Někdy připomíná spíš chaotický spletenec než přímku. A tak to, co má trvat maximálně osm týdnů, v tuzemsku může trvat týdnů jednačtyřicet. Jde o čas mezi tím, kdy pacient spotížemi dorazí ke svému praktickému lékaři, do okamžíku, kdy dostane léčbu.
Aby matematik Rybář nástrahy zdravotního systému ukázal, vymodeloval příklad sedmačtyřictiletého pacienta s karcinomem plic. Pan Novák dorazí kvůli problémům s dýcháním a kašlem, které trvají jeden týden, ke svému praktickému lékaři. Od něj se dozví, že by si měl sehnat pneumologa. Pan Novák se objednává k ambulantnímu specialistovi, který mu dá termín prvního vyšetření za osm týdnů.
Pneumolog mu doporučuje CT vyšetření, na které se pan Novák dostává za deset týdnů. Výsledky mu, pro někoho překvapivě, ale je to realita českého zdravotnictví, dorazí za dva týdny poštou,
popisuje Rybář. Další vyšetření u pneumologa následuje po výsledcích už za dva týdny, ale pan Novák se dozvídá, že musí ještě na bronchoskopii. Dostává se na ni za další čtyři týdny.
V modelovém případu následuje to, co se stává i v reálu – první bronchoskopie nebyla průkazná, musí jít na odběr vzorku z plic ještě jednou. Pan Novák ztrácí další čtyři týdny. Pak jej pneumolog odešle do komplexního onkologického centra, kde pacienta poprvé vidí za další dva týdny. Porada multidisciplinárního týmu tam proběhne za dva týdny. Za dalších sedm dní je panu Novákovi nasazená léčba.
Sečteno, podtrženo, pan Novák, aniž by udělal velkou chybu, se k léčbě velmi pomalu posouval více než tři čtvrtě roku. Data potvrzují, že toto není výjimečný případ a rozhodně se netýká jen karcinomu plic. Něco podobného viděla řada onkologů,
říká Marian Rybář. Na ztrátu času u karcinomu plic ročně zemře v Česku kolem čtyř set lidí, což je obrovská škoda a motivace k tomu zrychlit,
dodává překvapivý údaj, jenž české úřady mají k dispozici.
Statistiky o délce putování pochází z onkologických registrů a informací zdravotních pojišťoven. U každého pacienta jsme schopni měřit, jak dlouho procházel trasou mezi (prvotním vyšetřením, pozn. red.) CT a léčbou,
uvedl v debatě statistik s tím, že se hledá řešení, jak začátek měření posunout k prvním příznakům onemocnění.
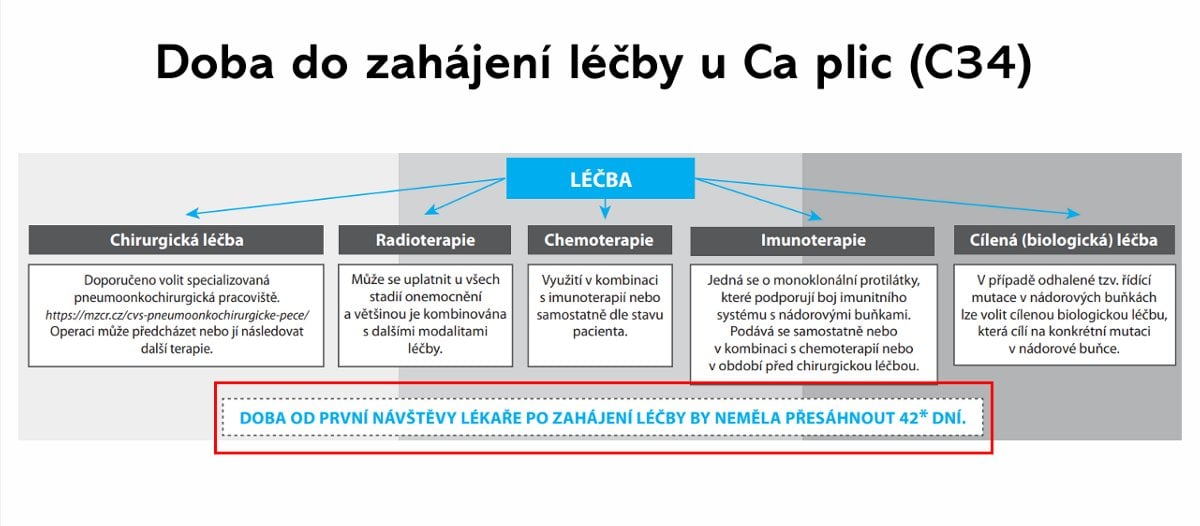
Cesta pacienta k léčbě
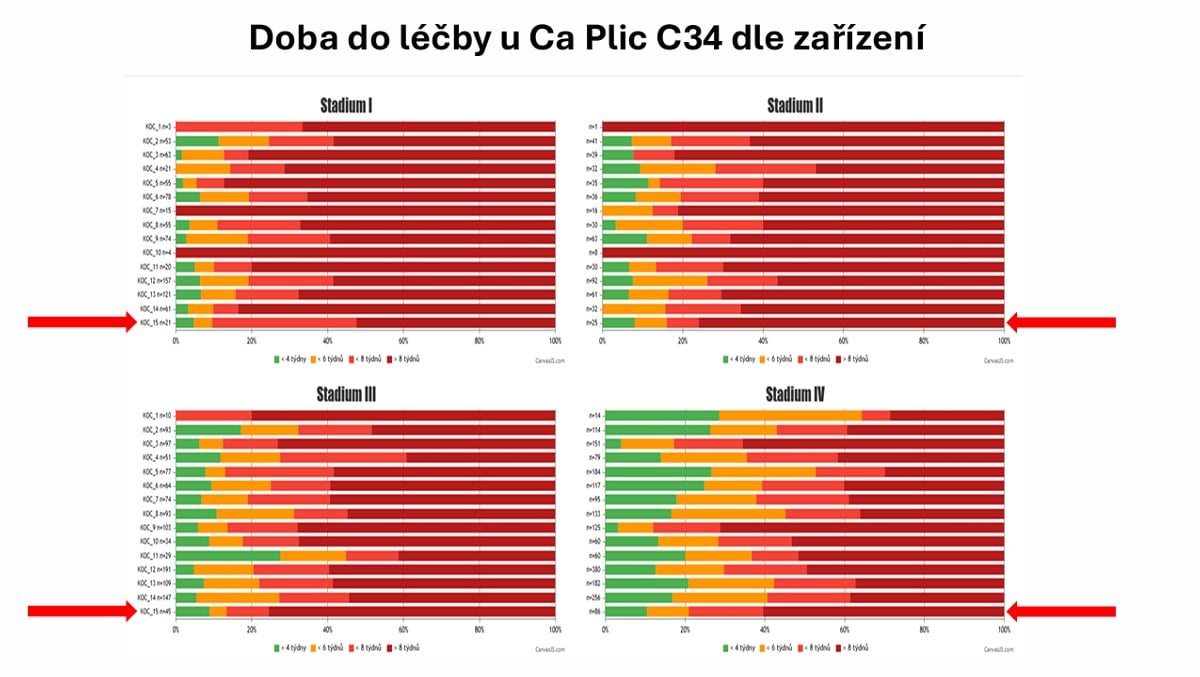
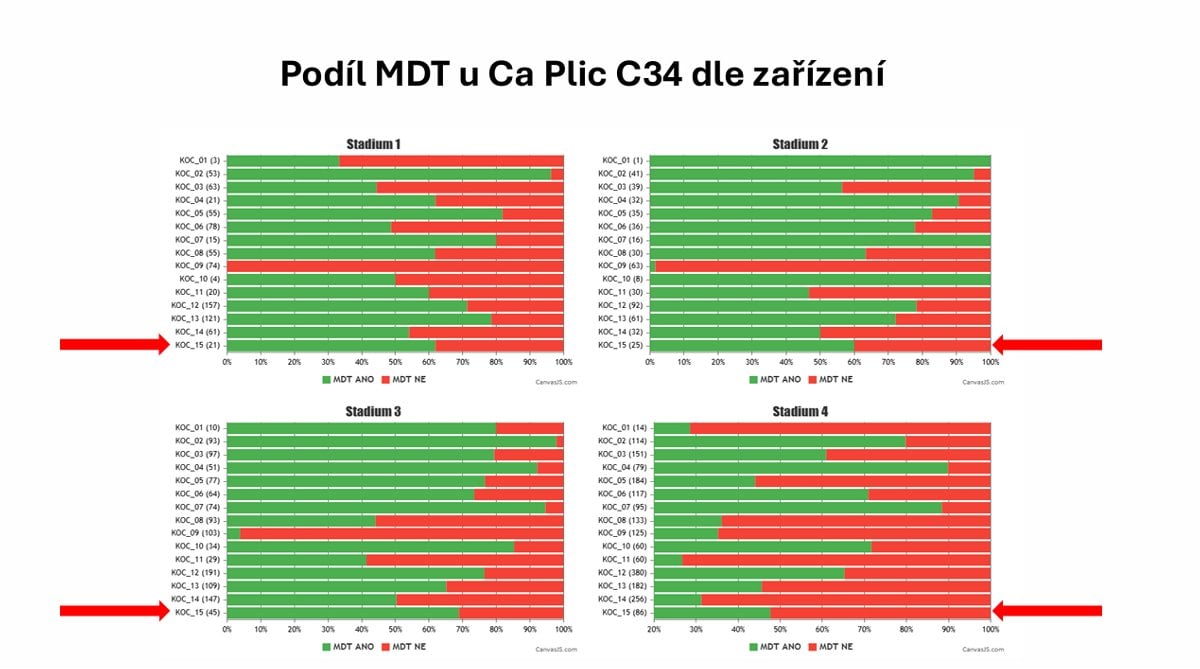
Grafy prezentované Marianem Rybářem také ukazují, že mezi kraji jsou v rychlosti nasazení léčby značné rozdíly. Také to, že většina nemocných s karcinomem plic se do osmi týdnů k léčbě nedostane. A že rychlá dostupnost léčby není zárukou ani v komplexních onkologických centrech. Navíc ne u všech pacientů nasazení léčby projednává multidisciplinární tým, tedy skupina lékařů různých odborností. Ten přitom může sehrát zásadní roli při počátečním směrování léčby, proto by se lékaři takto měli radit u každého nemocného.
Komplexní onkologické centrum není vždy výhra. Vím o konkrétních zařízeních, kde nadřízení rozhodli, že na CT se bude pacient objednávat jen u nich, ne jinde, i když termín vyšetření je až za tři měsíce. To je ublížení pacientovi a na úrovni totální nemorálnosti,
dodává odborník. Přitom pacient má právo nechat si vyšetření provést tam, kde jsou lhůty kratší.
Jak ovšem v diskuzi upozornila Hana Študentová, zástupkyně přednosty pro léčebnou péči Onkologické kliniky FN Olomouc, podstoupení CT v zařízení mimo komplexní onkocentrum může mít i svá negativa. Někdy snímky dorazí bez popisu radiologa, jindy je popis nepoužitelný. Jde tedy nejen o lhůty.
Změny na obzoru?
V českém zdravotnictví se nyní připravuje nebo probíhá řada změn, které by modelovému panu Novákovi, ale i ostatním pacientům v podobné situaci, mohly pomoci. Vznikl národní onkologický plán do roku 2030, což je dokument, který nastiňuje strategii péče a měl by být kuchařkou pro to, jak si počínat lépe.
Na přelomu prázdnin a nového školního roku bude Ministerstvo zdravotnictví udělovat nové akreditace komplexním onkologickým centrům, takže ty by teoreticky mohly projít revizí kvality péče – pokud bude chtít nemocnice tento statut chtít získat (a s ním i úhrady ze zdravotního pojištění navíc), bude muset splnit určité požadavky.
Zdravotní pojišťovny také začínají uzavírat smlouvy s takzvanými regionálními onkologickými centry, které mají vypomoci s péčí centrům komplexním.
Příští rok by se pak měla rozhýbat digitalizace, která mimo jiné propojí některé databáze, pošle žádanky do elektronické podoby a pacientovi umožní v mobilu nosit výsledky různých vyšetření. Mohla by tak vést ke sdílení dat mezi jednotlivými zdravotnickými zařízeními, rychlejšímu toku informací a nedublování vyšetření.
Setkali jste se s dlouhými lhůtami u lékaře?
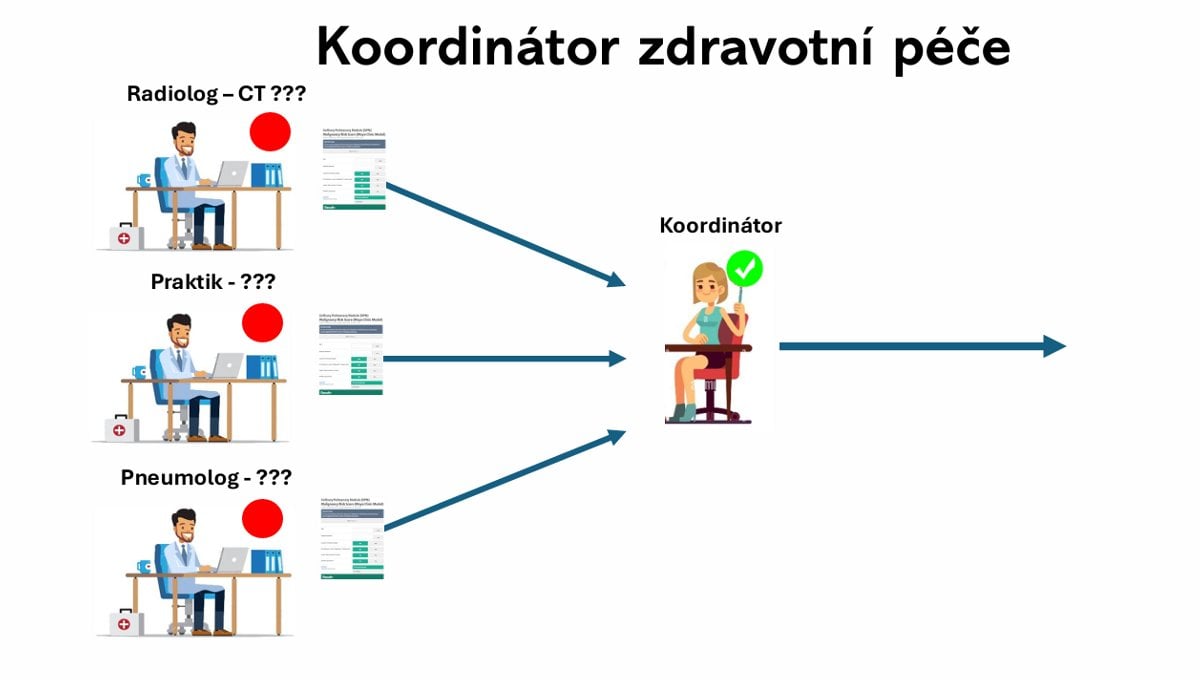
Roste význam koordinátorů
Podle Michaely Tůmové ze spolku Hlas onkologických pacientů chybí nemocným partner, jenž by je dokázal systémem zdravotní péče, místy chaotickým, provést. A nešlo by o koordinátora v komplexním onkologickém centru, ale někoho, kdo by přesahoval jeho kompetence a dokázal poradit i v sociální oblasti.
Zároveň podotkla, že i koordinátoři v centrech léčby jsou nezbytní. V nemocnicích mají na starosti mimo jiné organizaci péče a odbavení administrativy. Někde už je mají, jinde teprve tyto pracovní pozice, doplňující práci zdravotníků vznikají a v budoucnu by je mělo mít každé centrum léčby. Nemusí to být ani nutně zdravotníci, ale musí je to bavit, protože je třeba, aby se celoživotně vzdělávali, věděli o sobě a přebírali příklady dobré praxe,
popisuje Michaela Tůmová. Podle ní by koordinátoři mohli napomoci také sdílení volných kapacit vyšetření, třeba CT, tak, aby čekání na ně při podezření na rakovinu netrvalo měsíce.
Spolek už před časem zveřejnil 17 karet, které popisují, jak má vypadat správná cesta pacienta zdravotnictvím při různých onkologických diagnózách (jednotlivé karty najdete zde). Každou navíc provází i informace o prevenci.
Jitka Vojtová, zdravotní ředitelka Oborové zdravotní pojišťovny, označila počet těch, kteří v tuzemsku zemřou, protože k léčbě nedostanou včas, za šílený, tristní a alarmující
. Podotkla, že situaci by pomohla digitalizace a možnost sdílet zdravotní dokumentaci. Umělá inteligence by pak na jejím základě dokázala pacienty vyzobat a udělat prvotní síto,
míní Jitka Vojtová v kontextu toho, že časovou prioritou by mělo být například nasazení léčby u pacientů s rakovinou slinivky, která postupuje velmi rychle.
Podle šéfa ÚZIS se systém péče neobejde bez digitalizace, propojování dat, jejich sledování v reálném čase, koordinátorů a v případě onkologické péče zmiňuje také zavedení spádovosti. Spádové oblasti by mělo určovat Ministerstvo zdravotnictví ve chvíli udělení statutu centra komplexní onkologické péče,
dodává Ladislav Dušek.
Data totiž ukazují, že část pacientů mezi centry cestuje nebo dojíždí do těch vzdálenějších. Výběr toho, kde se člověk bude léčit, je dnes jedním ze základních práv pacienta. Spádovost neexistuje. Nerovnoměrné rozložení, ze kterým může být i různá úroveň kvality péče v jednotlivých nemocničních centrech, zároveň vede k přetížení některých z nich a tedy i prodlužováním některých lhůt.
Marian Rybář pak podotkl, že pokud se systém pořadí přenastavit tak, aby cesta pacienta byla snazší, bude nezbytné kontrolovat ukazatele kvality. Jsme schopní věci měřit a kontrolovat, ale není dobré věci tlačit exekutivně. Šéfové komplexních onkologických center jsou kompetentní lidé, mají dobré motivace, takže biče nebude třeba,
věří Rybář.
Podívejte se na záznam panelové diskuze Kam kráčíš, česká onkologie?. Trvala tři hodiny. V první části je řeč zejména o koordinování péče. V druhé hosté debatují o delegování části péče komplexních center léčby do regionů: