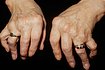
Početnou skupinu revmatických chorob (čítající stovky diagnóz) lze zhruba rozdělit na zánětlivá a nezánětlivá onemocnění. Vedle chorob spojených s bolestí kloubů a svalů se k nim řadí ještě některá postižení kůže a pojivové tkáně.
TIP: Revma není jen bolest kloubů, říká prof. Pavelka
V revmatologii došlo v nedávné době k ohromnému posunu v léčebných možnostech. Podle revmatologa prof. Jiřího Vencovského medicína nejvíce ulehčila nejhůře postiženým revmatikům, kterým až do nástupu moderních biologických léků nemoc drasticky ničila kvalitu života. „Rok 2017 byl výjimečný vysokým množstvím nově schválených léčiv. Věříme, že další převratné objevy budou následovat, a to i pro pacienty s revmatickými chorobami,“ říká Jakub Dvořáček, ředitel Asociace inovativního farmaceutického průmyslu (AIFP).
Nezánětlivá revmatická onemocnění: léky jen proti bolesti
Klasickým představitelem nezánětlivých revmatických chorob je osteoartróza či degenerativní změny páteře. U těchto onemocnění zatím medicína mnohdy nedokáže ani zpomalit progresi. Jejich léčba zpravidla spočívá v úpravě životního stylu – nekouření, redukci hmotnosti, fyzioterapii a správném (i když bolestivém) pohybu kvůli prevenci ochabnutí svalstva. Při bolestech se podávají analgetika a při devastaci kloubních struktur může následovat chirurgické řešení.
„Lékaři se prakticky jen snaží tlumit zánět a bolest. Bohužel některá používaná antirevmatika mají nežádoucí účinky a zvyšují například riziko vzniku žaludečních vředů. Na revoluci v léčbě klasické degenerativní osteoartrózy ale stále čekáme,“ říká prof. Jiří Vencovský.
Alespoň v případě dny (uratická artritida, pakostnice) se podle jeho slov výzkum daří. Nové léky – jak z rodiny monoklonálních protilátek, tak léky syntetické – dokážou účinně snižovat v těle pacienta tvorbu kyseliny močové.
Velká pomoc pro vážně nemocné se zánětlivým revmatickým onemocněním
Úplně odlišná situace nastala za posledních pětadvacet let u závažných, zánětlivých revmatických onemocnění. Pro ně byla od roku 1993 zkoumána v klinických studiích biologická léčba.
„Shodou okolností právě v tomto roce vznikla v České republice Asociace inovativního farmaceutického průmyslu, která dnes sdružuje pětatřicet farmaceutických společností s vlastním výzkumem. Rozhodli jsme se, že v průběhu roku 2018 u příležitosti půlkulatého výročí existence Asociace budeme upozorňovat na oblasti medicíny, které prošly největším vývojem, a co nejvíce je přiblížíme široké veřejnosti. Právě revmatologie si zaslouží velkou pozornost, léčebné možnosti se změnily k nepoznání,“ říká výkonný ředitel AIFP Jakub Dvořáček.
Základní zánětlivá revmatická onemocnění
Revmatoidní artritida
- Chronické autoimunitní onemocnění charakterizované zánětem kloubů a různým stupněm mimokloubních postižení, která postihují plíce, oči, kůži, srdce, cévy, nervy i lymfatické uzliny.
- Neléčená vede nejen ke snížení kvality života a k výraznému funkčnímu omezení, ale je spojena i s vyšší úmrtností. Základním předpokladem úspěšné léčby je včasné určení diagnózy, což nemusí být jednoduché, a zahájení léčby.
- Ženy jsou nemocí postiženy asi třikrát častěji než muži. Onemocnění může vzniknout v jakémkoli věku, nejčastěji se manifestuje ve čtvrté a páté dekádě.
- Příčina vzniku nebyla zatím zcela objasněna. Stejně jako u jiných autoimunitních onemocnění se na vzniku podílí souhra dědičné predispozice a faktorů zevního prostředí. Nejvýznamnějším ovlivnitelným rizikovým faktorem pro vznik nemoci je kouření.
Juvenilní idiopatická artritida
- Autoimunitní onemocnění postihuje jedno dítě z tisíce, může postihnout dítě ve velmi útlém věku.
- Zpravidla jde o mimořádně agresivní, chronické zánětlivé onemocnění, při němž může dojít již ve velmi časném stádiu k poškození kloubů. Pokud není zánět včas potlačen, nedá se poškození zvrátit.
- Pro nemocné dítě může mít velmi vážné důsledky, jelikož narušuje růst a vývoj kostí.
- Dívky bývají postiženy častěji než chlapci.
Bechtěrevova choroba (ankylozující spondylitida)
- Bývá nazývána „chorobou mladých mužů“ mezi 15. a 30. rokem života. Muži onemocní třikrát častěji než ženy.
- Jde o zánět v páteři, případně i v kloubech na končetinách. Nemoc přichází postupně a většinou bývá odhalena až roky po nástupu prvních příznaků.
- Typická je zánětlivá bolest páteře, která je nejvýraznější v klidu, po rozhýbání ustupuje. Průběh nemoci má charakter atak, období plné bolesti střídá často zdánlivé vyléčení. I to přispívá k pozdnímu odhalení choroby.
- Postupně dochází k omezení pohyblivosti páteře a velkých kloubů. Zánětlivé změny mohou postihnout i oči. Postižený může mít též srdeční a plicní obtíže.
- Dědičnost se podílí na onemocnění do jisté míry.
Psoriatická artritida
- Onemocnění doprovázejí změny na kůži, postihuje i ty nejmenší klouby v lidském těle, tedy klouby spojující poslední a předposlední články prstů. Zánětem zasažená páteř a klouby podléhají deformacím a následuje nehybnost.
- Postihuje ženy i muže se stejnou četností a objevuje se mezi 20. až 50. rokem. Nemocnými mohou být i děti.
- Choroba probíhá v atakách. Bývá spojena se záněty duhovky a postižením srdce.
K méně častým zánětlivým revmatickým onemocněním patří například ještě lupus erytematodes, dermatomyozitida, sklerodermie, Sjörgenův syndrom a další.
Léky pomáhají nejvíce nejhůře postiženým revmatikům
Počátkem třetího tisíciletí se první biologické přípravky dostaly k pacientům a zcela změnily reálný dopad těchto onemocnění na pacienty. „Hovoříme o léčbě revmatoidní artritidy, Bechtěrevovy choroby či psoriatické artritidy. Autoimunitní revmatické choroby mohou postihnout i mladého člověka a během několika let způsobit invaliditu. A naštěstí právě nejhůře postiženým revmatikům, těm, kterým nemoc nejvíce zkracovala život, pomohly moderní biologické léky nejvíce,“ uvádí profesor Vencovský. Zároveň dodává, že přece jen nejde o zázračné všeléky. U části pacientů k léčebné odpovědi nedojde, u jiných biologické léky zaberou, ale odpověď na léčbu se časem vytratí. Poté musejí lékaři hledat jinou účinnou látku.
Vývoj jde podle prof. Vencovského dál. Zkoumají se další biologické léky. Zdá se, že nebudou mít mnoho nežádoucích účinků. „V současnosti vzniká v laboratořích více a více nových molekul, které zasahují cíleně do nových částí patologického děje v tělech pacientů – zabíjejí b-lymfocyty, tlumí nežádoucí domluvu mezi buňkami imunitního systému, tlumí různé typy interleuktinu,“ popisuje lékař.
Budoucnost může podle něj přinést mnohá překvapení, určité trendy působí slibně. „Přál bych si, aby pacienti byli vyhledáváni a diagnostikováni dříve, což by umožnilo účinnější léčbu. Výsledky výzkumu naznačují zlepšení prognózy při časném podání byť jen jediné dávky biologického léku pacientovi v rané fázi onemocnění. Hodně by pacientům pomohla stratifikace medicíny podle nejrůznějších markerů. Možná se jednou dočkáme toho, že bude možný opravdu široký screening. O svých chorobách a možných rizicích se dozvíte i z vyšetření na dálku, které může být rutinní – třeba po odebrání biologického vzorku na sběrném místě v supermarketu,“ nastínil prof. Vencovský možný budoucí vývoj.
Odborná spolupráce:

Prof. MUDr. Jiří Vencovský, DrSc.
Revmatolog, Revmatologická klinika 1. lékařské fakulty Univerzity Karlovy a Revmatologického ústavu, předseda České revmatologické společnosti ČLS JEP.
Mgr. Jakub Dvořáček, MHA
Výkonný ředitel Asociace inovativního farmaceutického průmyslu (AIFP).